体外受精
IVF-treatment
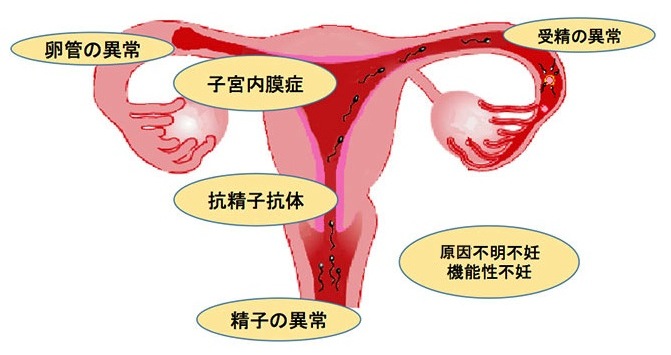
体外受精の対象
- 卵管が閉鎖している、もしくは機能していない場合。
- 精子の数や運動率が不十分であり、人工授精では妊娠しない場合。
- その他の不妊症で、他の治療(排卵誘発、人工授精など)で妊娠に至らない場合。
顕微授精の対象
- 通常の体外受精では妊娠するのが難しい、極度の精子減少がある場合。
- 通常の体外受精において受精率が悪い場合。
排卵誘発の方法については、通常の体外受精と同じです。
スケジュール
① HMGを注射します
採卵周期の月経3日目より、毎日HMG注射が始まります。
医師が指定した日に超音波検査で卵胞の数と大きさをチェックします。
② オビドレルを注射します。
卵胞の数と大きさをチェックし、発育が十分であると判断した時点で、注射をします。注射を打つ時刻は午後9時~10時、医師が指定した時間に自宅で自己注射していただきます。自己注射の方法はあらかじめ看護師から指導いたします。
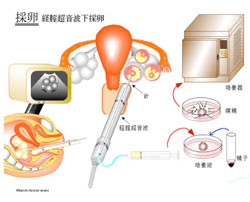
③ 採卵
オビドレル投与2日後の朝に採卵を行います。 局所麻酔下か静脈麻酔下(全身麻酔)で、経膣超音波にて卵胞を観察しながら膣の壁から針を刺して卵胞液を吸引し、その中の卵を採取します。 看護師が二人付き、安全に配慮した状態で施術します。当日はご主人に精子をとっていただく必要があります。当日はお昼過ぎに帰宅できます。
④ 媒精
ご主人に採取していただいた精液は、精液の状態に合わせて最適な処理を行い、元気で形の良い精子が集められます。通常の体外受精ではこの精子をそのまま卵子へとふりかけ、精子の能力で受精を行います。ただし、初回は精子の授精能力が乏しい場合を想定し、Splitと呼ばれる方法で数個の卵子に対して顕微授精を行う場合があります。
⑤ 凍結保存
受精後5~6日目まで培養し、良好胚盤胞が得られれば凍結保存を行います。凍結胚が保存できれば次周期以降に採卵を行うことなく融解胚移植を行えます。

体外受精・顕微授精を行う場合の危険性
- 体外受精で、赤ちゃんに異常が起こる確率は、自然妊娠と比べても大きな差はないとされています。 ただし、40歳以上の方が妊娠した場合、加齢による妊娠・胎児におけるリスクは増加する可能性があります。
- 採卵は、基本的に全身麻酔(卵が数個の場合は局所麻酔)下で行います。麻酔による副作用が出る可能性があります。 アレルギーや高血圧などのある方は、必ず事前にお申し出ください。
- 卵巣刺激の副作用として、OHSS(卵巣過剰刺激症候群)を起こすことがあります。OHSSを発症すると、血管から水分が漏れ、それがもとで血栓ができてしまい、脳梗塞などの重篤な副作用を起こすことがあります。 早期の治療が必要ですので、以下の症状の現れた場合は、早急にご来院ください。
- お腹が強くはる
- お腹が痛い
- ウエストが大きくなった
- おしっこが減った
- 息が苦しい
- 採卵後に体重が2kg以上増えた
以上の場合は、入院して点滴治療などが必要になる場合があります。
- 特に顕微授精を行った、男性不妊の場合、男児(次の世代)への伝播の可能性があります。
体外受精の注意(顕微授精も同様)
学会へ報告の義務
当院は日本産科婦人科学会の「生殖補助医療の実施登録施設」となっています。 このため、毎年の治療データの学会への報告が義務付けられています。データは一昨年のものが報告され、学会で集計されています。
個人情報の保護
学会への治療データの報告や、学会・研究会での発表などに個人が特定できるような形でのデータの提示はいたしません。
詳しくは、個人情報保護方針をご覧ください。
カウンセリングについて
体外受精について疑問や不安を感じたら、いつでも医師にご相談ください。 治療の中断、撤回、ステップアップなどもいつでもお申し出ください。
顕微受精
Intracytoplasmic Sperm Injection
顕微授精について
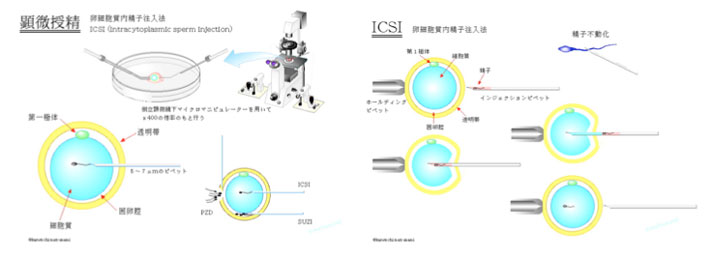
顕微授精(ICSI)とは
顕微授精は体外受精と同様にして体外に取り出した卵に対し、顕微鏡で観察しつつ精子1匹を直接注入する治療法です。 1992年に始まった新しい治療法であり、安全性については通常の体外受精と変わらない、染色体異常児が増える傾向にある、 など種々の報告がありますが、まだ一定の見解は出ていないのが実状です。
顕微受精の対象
- 通常の体外受精では妊娠するのが難しい、極度の精子減少がある場合。
- 通常の体外受精において受精率が悪い場合。
ナファレリール、セトロタイド、排卵誘発の方法については、通常の体外受精と同じです。
顕微受精を行う場合の危険性など
- 体外受精で、赤ちゃんに異常が起こる確率は、自然妊娠と比べても大きな差はないとされています。 ただし、40歳以上の方が妊娠した場合、加齢による妊娠・胎児におけるリスクは増加する可能性があります。
- 採卵は、基本的に全身麻酔(卵が数個の場合は局所麻酔)下で行います。麻酔による副作用が出る可能性があります。 アレルギーや高血圧などのある方は、必ず事前にお申し出ください。
- 卵巣刺激の副作用として、OHSS(卵巣過剰刺激症候群)を起こすことがあります。 OHSSを発祥すると、血管から水分が漏れ、それがもとで血栓が出来てしまい、脳梗塞などの重篤な副作用を起こすことがあります。 早期の治療が必要ですので、以下の症状の現れた場合は、早急にご来院ください。

- お腹が強くはる
- お腹が痛い
- ウエストが大きくなった
- おしっこが減った
- 息が苦しい
- 採卵後に体重が2kg以上増えた
以上の場合は、入院して点滴治療などが必要になる場合があります。
- 移植日にOHSSが予測される場合には、胚移植は見合わせすべての胚を凍結保存することがあります。 この場合、後日OHSS症状が落ち着いた周期に融解移植を行うことになります。
- 特に顕微受精を行った場合、乏精子症による男性不妊は男児(次の世代)への伝播の可能性があります。

代替治療法など
顕微受精の代替治療は、通常の体外受精、タイミング指導やAIHなどの一般不妊治療、さらに排卵誘発(クロミッドやHMGなどを用いる)がありますが、 いずれも顕微受精より妊娠する可能性は低くなります。
顕微受精の注意(体外授精も同様)
学会へ報告の義務
当院は日本産科婦人科学会の「生殖補助医療の実施登録施設」となっています。 このため、毎年の治療データの学会への報告が義務付けられています。データは一昨年のものが報告され、学会で集計されています。
個人情報の保護
学会への治療データの報告や、学会・研究会での発表などに個人が特定できるような形でのデータの提示はいたしません。
詳しくは、個人情報保護方針をご覧ください。
カウンセリングについて
顕微受精について疑問や不安を感じたら、いつでも医師にご相談ください。 治療の中断、撤回、ステップアップなどもいつでもお申し出ください。


